Scintigrafie
Inleiding
Scintigrafie is een medische beeldvormingstechniek die bij het diagnosticeren en opvolgen van verscheidene pathologieën wordt gebruikt. De techniek verschaft ons informatie over de anatomie en/of de werking van de organen. Het gaat om een niet-invasieve techniek die in de meeste gevallen geen enkele specifieke voorbereiding vereist.
Voor een scintigrafie moet de patiënt intraveneus, oraal of via inhalatie een substantie toegediend krijgen die met een radioactieve isotoop gemarkeerd is (tracer). Te kiezen illustratie Deze substantie (de zogenaamde tracer) gedraagt zich in het lichaam als een sonde die even tijd nodig heeft om zijn doel te bereiken. Dankzij de straling die van de stof uitgaat, kunnen we met behulp van een gamma-camera volgen hoe zij zich in het lichaam verspreidt. Eventueel kan haar concentratie in verscheidene organen worden gemeten. Wanneer de arts dit nuttig acht, maakt hij één of meer foto’s van de plaats van het lichaam die hij wil onderzoeken. Zo kan hij zien waar, hoe en tegen welke snelheid de tracer zijn doel bereikt. Daaruit kan hij afleiden of er al dan niet sprake is van een letsel of een functionele stoornis.
De tracer wordt meestal snel via de urinewegen afgevoerd en de straling die de patiënt ondervindt, blijft dus gering.
Cardiale of myocardiale scintigrafie
WAAROM EEN MYOCARDSCINTIGRAFIE?
Myocardiale scintigrafie maakt het mogelijk om niet-invasief de staat van perfusie en oxygenatie van de hartspier, ook wel " myocardium " genoemd, te visualiseren . Het doel is om coronaire insufficiëntie te detecteren die optreedt wanneer de kransslagaders die verantwoordelijk zijn voor de levering van de hartspier, vernauwd zijn en niet langer in staat zijn om voor zuurstofvoorziening te zorgen. Dit manifesteert zich vaak als angina pectoris of 'angor' eerst optredend tijdens inspanning en daarna zelfs in rust. Wanneer een kransslagader volledig verstopt raakt, necroseert het myocard en is het een infarct. Hartscintigrafie is daarom geïndiceerd om coronaire hartziekte te diagnosticeren of om het effect van behandeling te beoordelen. Daarnaast geeft het informatie over de ernst van de ziekte en heeft het daarmee prognostische waarde (beoordeling van het risico op een toekomstig hartinfarct of infarct). Het onderzoek wordt uitgevoerd na een stresstest op de fiets of een farmacologische test en daarna, één tot enkele dagen later, in rust.
VOORBEREIDING VOOR HET ONDERZOEK
U moet ten minste 6 uur voor dit onderzoek nuchter blijven. In bepaalde omstandigheden zal u gevraagd worden te stoppen met bepaalde medicatie (bijv. Betabloquants) sinds de dag ervoor. Dit kan alleen met toestemming van uw cardioloog.
VOOR HET ONDERZOEK
Afspraak boeken :
- Site St-Michiel : afspraak op interne geneeskunde 02 / 614 37 10.
- Site St-Elisabeth : RV in nucleaire geneeskunde 02 / 614 25 30.
VERLOOP VAN HET ONDERZOEK
Het onderzoek vindt plaats in twee delen : eerst tijdens inspanning (of onder farmacologische test) en enkele dagen later in rust.
Eerste deel : Voor het inspanningsonderzoek (of onder farmacologisch onderzoek) dient u zich op het afgesproken uur aan het onthaal van de dienst cardiologie aan te bieden met de onderzoeksaanvraag van uw arts en uw identiteitskaart.
Als u niet kunt komen, meld dit dan zo snel mogelijk bij de dienst, want de voor het onderzoek benodigde radioactieve stof wordt speciaal voor u klaargemaakt.
Bij aankomst op de afdeling cardiologie plaatst de verpleegkundige een infuuslijn in uw arm en de elektrocardiogram-elektroden op uw borst. Vervolgens wordt u op een fiets geïnstalleerd om in opdracht van de cardioloog een oplopende inspanning van enkele minuten uit te voeren.
De radioactieve tracer die zich aan het hart hecht, wordt tijdens de test geïnjecteerd.
Na de stresstest ga je naar de dienst nucleaire geneeskunde (-2 in St-Michiel, route 430 in St-Elisabeth) om foto's van je hart te maken.
Nadat je wat koud water hebt gedronken, ga je op een tafel onder de camera liggen, met je armen achter je hoofd. U krijgt opnieuw elektroden op uw borst om uw ECG te registreren. U ademt normaal, maar het is belangrijk om tijdens het onderzoek (15 tot 20 minuten) stil te blijven.
Tweede deel : de scintigrafie in rust.
U gaat op de afgesproken dag en tijd rechtstreeks naar de afdeling nucleaire geneeskunde. Een gespecialiseerde technoloog zal de tracer intraveneus injecteren en u 5 minuten voor het maken van de beelden een beetje koud water laten drinken.
De beelden worden 30 tot 40 minuten later gemaakt, op dezelfde manier als tijdens het eerste deel van het onderzoek. Om een goede examenkwaliteit te bereiken, is het belangrijk om niet te bewegen tijdens het onderzoek.
NA HET ONDERZOEK
U kunt uw activiteiten hervatten, ook uw werk. U kunt normaal eten en drinken. Het is raadzaam om tot 6 uur na het onderzoek nauw (<1m) en langdurig (>1 uur) contact met zwangere vrouwen en jonge kinderen (<12 jaar) te vermijden. U kunt uw medicatie ook gewoon hervatten, tenzij uw cardioloog dit heeft opgedragen.
De beelden en het protocol opgemaakt door de nucleaire geneesheer worden binnen 48 uur naar de voorschrijvende arts gestuurd.
SPECIALE VOORZORGSMAATREGELEN
Als u zwanger bent of denkt te zijn, moet u dit bij uw aanmelding aangeven voordat u het product gaat injecteren.
Als u borstvoeding geeft , dient u uit voorzorg voor de baby te stoppen met het geven van borstvoeding gedurende 12 uur na de injectie van het radioactieve product. Om deze reden is het raadzaam om direct voor de injectie borstvoeding te geven of om, indien mogelijk, de baby 12 uur na het onderzoek door iemand anders te laten voeden om langdurig nauw contact te verminderen.
HEEFT U NOG VRAGEN?
Indien u toch nog vragen heeft, kan u terecht bij de dienst Nucleaire Geneeskunde (tel.: 02 / 614 25 30 (St-Elisabeth) of 02 / 614 35 30 (St-Michiel)).
U kunt ook contact opnemen met uw huisarts.
Longscintigrafie
Waarom een longscintigrafie?
Ventilatie en perfusie longscintigrafie wordt gebruikt om de kwaliteit van perfusie (bloedstroom) en ventilatie (verdeling van ingeademde lucht) naar de longen te beoordelen.
Deze test is nodig om de aanwezigheid van longembolie (een bloedstolsel in een bloedvat) uit te sluiten of te bevestigen.
Het helpt ook de bloedstroom naar gezond longweefsel te visualiseren. Dit kan nodig zijn vóór een longoperatie. In combinatie met een longfunctietest (ademhalingsfunctietests of spirometrie) kunnen artsen de functie van het gezonde deel van de long bepalen om te beslissen welke chirurgische ingreep het beste kan worden uitgevoerd.
Voorbereiding voor het onderzoek
Er is geen specifieke voorbereiding op dit onderzoek.
Voor het onderzoek
Afspraak boeken :
- Site St-Michiel : 02/614 35 30.
- Site St-Elisabeth : 02/614 25 30.
Verloop van het onderzoek
Het onderzoek vindt plaats in twee delen, het ventilatieonderzoek en vervolgens het perfusieonderzoek. De totale duur is ongeveer 30 minuten. In sommige gevallen wordt alleen de infusie onderzocht.
- Tijdens het beademingsonderzoek wordt u gevraagd om ongeveer 1 tot 5 minuten in een apparaat te ademen. Een aerosol wordt in de longen verdeeld. U zit dan op de onderzoekstafel van de gammacamera waar gedurende ongeveer 10 minuten rondom u foto's worden gemaakt. Tijdens de opnames kunt u normaal ademen, maar het is belangrijk om stil te blijven.
- Tijdens de infusietest wordt u intraveneus (in de arm) geïnjecteerd met een kleine hoeveelheid radioactief materiaal. Tijdens het toedienen van het product ligt u op bed en wordt u enkele keren gevraagd om in en uit te ademen. Dit is nodig om de radioactieve stof goed in de longen te verdelen. De foto's worden direct na de injectie gemaakt en duren ongeveer 10 minuten. Ook hier is het voor het verkrijgen van een goede beeldkwaliteit belangrijk om niet te bewegen tijdens het onderzoek.
Na het onderzoek
U kunt uw activiteiten hervatten, ook uw werk. U kunt normaal eten en drinken. Het is raadzaam om tot 6 uur na het onderzoek nauw (<1m) en langdurig (>1 uur) contact met zwangere vrouwen en jonge kinderen (<12 jaar) te vermijden. -
De beelden en het protocol opgemaakt door de nucleaire arts worden binnen 48 uur naar de voorschrijvende arts gestuurd.
Speciale voorzorgsmaatregelen
Als u zwanger bent of denkt te zijn, moet u dit bij uw aanmelding aangeven voordat u het product gaat injecteren.
Als u borstvoeding geeft , dient u uit voorzorg voor de baby te stoppen met het geven van borstvoeding gedurende 12 uur na de injectie van het radioactieve product. Om deze reden is het raadzaam om direct voor de injectie borstvoeding te geven en is het raadzaam om, indien mogelijk, de baby 12 uur na het onderzoek door iemand anders te laten voeden om langdurig nauw contact te verminderen.
Heeft u nog vragen?
Indien je toch nog vragen hebt, kan je terecht bij de dienst Nucleaire Geneeskunde (tel.: 02/614 25 30 (St-Elisabeth) of 02/614 35 30 (St-Michiel).
U kunt ook contact opnemen met uw huisarts.
Gammacamera hybride spect-ct
Om onze patiënten kwaliteitsvolle zorg te bieden met de best beschikbare middelen, heeft de afdeling Nucleaire Geneeskunde op de site St-Michiel een hydride gammacamera van de nieuwste generatie aangeschaft die functionele 3D-scintigrafie (SPECT) en de anatomische CTscan in één systeem combineert.
Dit zorgt niet alleen voor een grotere capaciteit, maar ook voor een geïntegreerde multidisciplinaire benadering van beeldvorming met het oog op het optimaliseren van de medische kwaliteit.
Symbia Intevo Bold (Siemens) integreert hoogwaardige computertomografie met bewezen scintitomografische technologie (SPECT) en levert nauwkeurige anatomische lokalisatie en exacte dempingscorrectie die nodig zijn om de diagnostische nauwkeurigheid te verbeteren. Deze klinische voordelen worden aangevuld met toepassingen die gericht zijn op het verminderen van de stralingsblootstelling voor patiënten en met functies die tijd besparen en de efficiëntie verbeteren, waardoor dit innovatieve systeem een ideaal hulpmiddel is voor een modern nucleair centrum in Etterbeek.
Deze technologische vooruitgang was voor radiologen en nuclearisten de aanleiding om een multidisciplinair samenwerkingsprotocol aan te gaan. Zo bundelen ze hun vaardigheden en werken ze samen aan een preciezere interpretatie van deze beelden, zowel functioneel als anatomisch. Op verzoek wordt er een gezamenlijk onderzoeksrapport gemaakt waarmee clinici een volgende stap kunnen zetten in het begrijpen van complexe fysiopathologische verschijnselen (fig 1).
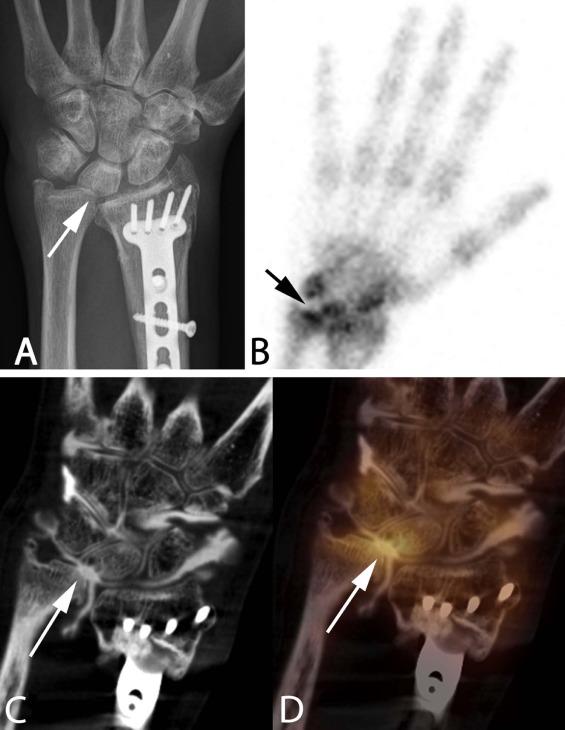
Fig 1. Hier een toepassingsvoorbeeld : er worden verschillende beeldvormende technieken gebruikt om de oorzaak van postoperatieve pijnlijke polsen te beoordelen, zoals standaard conventionele röntgenfoto’s (A), echografie, CT-scan (C), MRI of botscan (B). Hybride SPECT-CT-beeldvorming biedt een nieuwe benadering door metabolische en morfologische informatie te combineren in coronale sectie (D) bij patiënten met postoperatieve pijnlijke polsen, vooral wanneer standaardbeeldvorming de pijngenerator niet kan identificeren. De nieuwe Symbia Intevo-camera is uitgerust met een apparaat dat metaalartefacten aanzienlijk vermindert en meer details van corticaal bot laat zien. Hier een pijnlijke pols, onlangs geopereerd voor osteosynthese van de radius. Hybride beeldvorming (D) toont duidelijk een irriterende focus (hotspot : pijl) tussen de ulna en het os lunatum te wijten aan een gewrichtsconflict secundair aan een postoperatieve biodynamische instabiliteit.
Deze technologie en haar multidisciplinaire aanpak zijn nu toegankelijk voor al onze patiënten op de site St-Michiel in Etterbeek. Voor meer informatie, contacteer 02/614 35 30. De nuclearisten beantwoorden graag uw vragen.
La scintigraphie articulaire aux nanocolloïdes
Pourquoi une scintigraphie articulaire ?
La scintigraphie articulaire permet de faire la différence entre une maladie dégénérative (arthrose) et une maladie inflammatoire (arthrite) des articulations. Elle fait souvent suite à une scintigraphie osseuse.
Préparation avant l’examen
Il n’y a pas de préparation pour cet examen.
Avant l’examen
Présentez-vous à l’heure convenue à l’accueil du service avec la demande d’examen fournie par votre médecin et votre carte d’identité.
Si vous ne pouvez pas venir, prévenez le service au plus tôt car la substance radioactive nécessaire pour réaliser l’examen est préparée spécialement pour vous.
Déroulement de l’examen
Avant de commencer l’examen on vous demande, si nécessaire, de vider votre vessie et d’enlever tout ce qui est métallique (bijou, ceinture, monnaie, …).
Habituellement, vous êtes assis(e) sur un tabouret avec les mains sur la caméra et on vous injecte une petite quantité de produit radioactif dans une veine du bras (15 min.). Il n’y a pas d’effet secondaire connu à ce jour.
Un délai de 45 minutes après l’injection est nécessaire avant la réalisation des images suivantes.
Votre présence dans le service n’est pas nécessaire.
Les images suivantes sont à nouveau réalisées en position assise et la durée est d’à peu près 15 minutes. Dans certaines cas, il faut faire des images supplémentaires sur d’autres articulations.
Afin d’obtenir une bonne qualité d’examen, il est important de ne pas bouger pendant l’examen.
Après l’examen
Vous pouvez reprendre vos activités, y compris votre travail. Vous pouvez manger et boire normalement. Il est conseillé d’éviter un contact rapproché (< 1m) et prolongé (> 1h) avec des femmes enceintes et des jeunes enfants (< 12 ans) durant 6 heures après l’examen.
Les images et le protocole rédigé par le médecin nucléariste seront envoyés au médecin prescripteur dans les 48 heures. Souvent, la scintigraphie osseuse et de la scintigraphie aux nanocolloïdes sont protocolées simultanément.
Précautions particulières
Si vous êtes enceinte ou vous croyez l’être vous devez le signaler lors de l’inscription, avant l’injection du produit.
Si vous allaitez, par précaution pour le bébé, il faudra cesser d’allaiter durant les 4 heures qui suivent l’injection du produit radioactif. Pour cette raison, il est conseillé d’allaiter juste avant l’injection.
Vous avez encore des questions ?
Si vous avez encore des questions, vous pouvez prendre contact avec le service de Médecine Nucléaire (tél. : 02-614 25 30 (Ste-Elisabeth) ou 02-614 35 30 (St-Michel).
Vous pouvez également prendre contact avec votre médecin traitant.
La scintigraphie aux globules blancs marqués
Pourquoi une scintigraphie aux globules blancs marqués ?
Les globules blancs se concentrent de préférence dans les foyers d’infection et d’inflammation. Cette scintigraphie permet donc de les mettre en évidence.
Préparation avant l’examen
Il n’y a pas de préparation pour cet examen.
S’il s’agit d’un deuxième examen aux globules blancs marqués (au Scintimun), une prise de sang pour la détection d’anticorps humains anti-souris (HAMA) doit être effectuée avant l’examen afin d’éviter une réaction d’hypersensibilité (non remboursé par la mutuelle).
Avant l’examen
Présentez-vous à l’heure convenue à l’accueil du service avec la demande d’examen fournie par votre médecin et votre carte d’identité.
Si vous ne pouvez pas venir, prévenez le service au plus tôt car la substance radioactive nécessaire pour réaliser l’examen est préparée spécialement pour vous.
Déroulement de l’examen
On vous injecte une petite quantité de produit radioactif dans une veine du bras (5 min.). Il est possible que des images soient réalisées pendant l’injection du produit, sous la caméra (15 min.).
Un délai de 4 heures après l’injection est nécessaire avant la réalisation les images de l’ensemble du corps, afin de laisser le temps au produit de se fixer dans le foyer infectieux ou inflammatoire. On vous demande de boire 1 à 1.5 litre d’eau pendant l’attente, mais votre présence dans le service n’est pas nécessaire.
Avant de commencer l’examen on vous demande de vider votre vessie et d’enlever tout ce qui est métallique (bijou, ceinture, monnaie, …).
Les images sont réalisées en position couchée et la durée peut varier de 30 minutes à une heure. L’examen est couplé à un scanner RX (SPECT-CT).
Une image supplémentaire de 30 minutes doit être réalisée 24h après l’injection.
Afin d’obtenir une bonne qualité d’examen, il est important de ne pas bouger pendant l’examen.
Après l’examen
Vous pouvez reprendre vos activités, y compris votre travail. Vous pouvez manger et boire normalement. Il est conseillé d’éviter un contact rapproché (< 1m) et prolongé (> 1h) avec des femmes enceintes et des jeunes enfants (< 12 ans) durant 12 heures après l’injection.
Les images et le protocole rédigé par le médecin nucléariste seront envoyés au médecin prescripteur dans les 48 heures.
Précautions particulières
Si vous êtes enceinte ou vous croyez l’être vous devez le signaler lors de l’inscription, avant l’injection du produit.
Si vous allaitez, par précaution pour le bébé, il faudra cesser d’allaiter durant les 4 heures qui suivent l’injection du produit radioactif. Pour cette raison, il est conseillé d’allaiter juste avant l’injection.
Vous avez encore des questions ?
Si vous avez encore des questions, vous pouvez prendre contact avec le service de Médecine Nucléaire (tél. : 02-614 25 30 (Ste-Elisabeth) ou 02-614 35 30 (St-Michel)).
Vous pouvez également prendre contact avec votre médecin traitant.
La vidange gastrique et le transit oesophagien
Pourquoi une scintigraphie de vidange gastrique ?
La scintigraphie de vidange gastrique permet d’étudier la vitesse avec laquelle l’estomac se vide, que ce soit pour un repas solide ou liquide, afin d’évaluer d’éventuels troubles de la vidange gastrique.
La vidange gastrique pour les liquides est habituellement précédée d’un transit ou passage oesophagien qui permet de mettre en évidence des troubles de la motilité oesophagienne.
Préparation avant l’examen
Il ne faut plus rien manger ou boire à partir de minuit, la veille de l’examen. Vous pouvez éventuellement boire un tout petit peu d’eau.
La prise de certains médicaments peut influencer la vidange gastrique. Votre médecin traitant vous dira quel(s) médicament(s) arrêter temporairement.
Déroulement de l’examen
L’examen se fait en deux jours.
Le premier jour on étudie à quelle vitesse un repas solide (deux tartines et un œuf légèrement radioactif) se déplace de l’estomac vers l’intestin.
Toutes les 30 minutes, pendant 2 heures, on fait des images d’1 minute debout contre la caméra.
Le second jour on étudie d’abord comment 1 verre d’eau légèrement radioactive passe le long de l’œsophage en faisant une image de deux minutes, debout contre la caméra (= transit oesophagien).
Ensuite on regarde à quelle vitesse un repas liquide (2 verres d’eau légèrement radioactive) est transporté de l’estomac vers l’intestin.
Toutes les 5 minutes, pendant 30 minutes, on fait des images d’1 minute debout contre la caméra.
On vous demandera d’enlever tout objet métallique tel qu’un collier, une ceinture avec boucle métallique, des pièces de monnaie.. qui altère la qualité des images.
Durée de l’examen
L’examen de vidange gastrique pour un repas solide dure 2 ½ heures et l’examen de vidange gastrique pour un repas liquide dure 30 minutes.
Après l’examen
Vous pouvez reprendre vos activités, y compris votre travail. Vous pouvez manger et boire normalement. Il est conseillé d’éviter un contact rapproché (< 1m) et prolongé (> 1h) avec des femmes enceintes et des jeunes enfants (< 12 ans) durant 6 heures après l’examen.
Les images et le protocole rédigé par le médecin nucléariste seront envoyés au médecin prescripteur dans les 48 heures.
Précautions particulières
Si vous êtes enceinte ou vous croyez l’être vous devez le signaler lors de l’inscription, avant l’injection du produit.
Si vous allaitez, par précaution pour le bébé, il faudra cesser d’allaiter durant les 6 heures qui suivent l’injection du produit radioactif. Il est conseillé, si possible, de demander à une autre personne de nourrir le bébé pendant 12h après l’examen afin de réduire un contact rapproché de longue durée.
Vous avez encore des questions ?
Si vous avez encore des questions, vous pouvez prendre contact avec le service de Médecine Nucléaire (tél. : 02-614 25 30 (Ste-Elisabeth) ou 02-614 35 30 (St-Michel).)
Vous pouvez également prendre contact avec votre médecin traitant.
La lymphoscintigraphie
Pourquoi une lymphoscintigraphie des membres inférieurs ou supérieurs ?
La lymphoscintigraphie permet de visualiser le drainage lymphatique dans les jambes ou dans les bras et de mettre en évidence un éventuel retard ou obstacle sur le trajet lymphatique.
Préparation avant l’examen
Il ne faut pas mettre vos bas à varices si vous en portez habituellement.
Avant l’examen
Présentez-vous à l’heure convenue à l’accueil du service avec la demande d’examen fournie par votre médecin et votre carte d’identité.
Si vous ne pouvez pas venir, prévenez le service au plus tôt car la substance radioactive nécessaire pour réaliser l’examen est préparée spécialement pour vous.
Déroulement de l’examen
Vous vous allongez sur le dos sur la table d’examen et on vous injecte une petite quantité de produit radioactif entre le premier et le deuxième doigt des pieds ou des mains.
On commence les images tout de suite après les injections.
On fait des images sur le bassin ou sur le thorax, puis des images sur les membres inférieurs ou supérieurs. A certains moments, on vous demandera de bouger les pieds ou les mains.
Cette première partie dure 1h15.
On vous demandera ensuite de marcher ou de bouger vos bras et mains en attendant de faire la deuxième partie des images, 1 heure plus tard. Vous ne devez pas rester dans le service.
Vous devrez encore vous allonger pendant 10 minutes sur la table d’examen pour terminer les images sur vos jambes ou sur vos bras. Ensuite, l’examen est terminé.
Durée de l’examen
L’examen dure maximum 2h30.
Après l’examen
Vous pouvez reprendre vos activités, y compris votre travail. Vous pouvez manger et boire normalement. Il est conseillé d’éviter un contact rapproché (< 1m) et prolongé (> 1h) avec des femmes enceintes et des jeunes enfants (< 12 ans) durant 6 heures après l’examen.
Les images et le protocole rédigé par le médecin nucléariste seront envoyés au médecin prescripteur dans les 48 heures.
Précautions particulières
Si vous êtes enceinte ou vous croyez l’être vous devez le signaler lors de l’inscription, avant l’injection du produit.
Si vous allaitez, par précaution pour le bébé, il faudra cesser d’allaiter durant les 6 heures qui suivent l’injection du produit radioactif. Pour cette raison, il est conseillé d’allaiter juste avant l’injection.
Vous avez encore des questions ?
Si vous avez encore des questions, vous pouvez prendre contact avec le service de Médecine Nucléaire (tél. : 02-614 25 30 (Ste-Elisabeth) ou 02-614 35 30 (St-Michel).
Vous pouvez également prendre contact avec votre médecin traitant.
La scintigraphie du ganglion sentinelle
Pourquoi une scintigraphie du ganglion sentinelle ?
Le traitement d’un cancer varie en fonction de l’extension de la maladie.
Plusieurs tumeurs métastasent dans les ganglions lymphatiques, comme les tumeurs du sein, les mélanome, ….
Dans le passé on enlevait tous les ganglions lymphatiques proches de la tumeur, alors que cela n’était pas nécessaire puisque plusieurs ganglions ne présentaient pas de cellule tumorale. L’enlèvement de tous ces ganglions entraînait des effets secondaires, comme par exemple un gros bras douloureux après une opération d’un cancer du sein.
Des recherches ont démontré que pour certains cancers les métastases passent d’abord par un premier ganglion (=sentinelle) avant de s’étendre vers les autres ganglions. Si le ganglion sentinelle ne contient pas de cellule tumorale, on n’enlève pas d’autre ganglion. Si par contre ce ganglion présente des cellules tumorales, les autres ganglions lymphatiques locaux seront enlevés.
Le but de l’examen est donc de localiser ce premier ganglion afin que le chirurgien (gynécologue) puisse le trouver et l’enlever pendant l’intervention.
Préparation avant l’examen
Il n’y a pas de préparation pour cet examen.
Avant l’examen
Présentez-vous à l’heure convenue à l’accueil du service avec la demande d’examen fournie par votre médecin et votre carte d’identité.
Si vous ne pouvez pas venir, prévenez le service au plus tôt car la substance radioactive nécessaire pour réaliser l’examen est préparée spécialement pour vous.
Si vous êtes hospitalisé(e), on vous conduira vers le service de médecine nucléaire.
Déroulement de l’examen
L’examen se fait le jour de l’intervention (si vous vous faites opérer dans l’après-midi) ou la veille de l’intervention (si vous vous faites opérer dans la matinée).
Vous vous allongez sur le dos sur la table d’examen et le médecin nucléariste vous injecte une petite quantité de produit radioactif (4 injections) autour de la tumeur ou autour de l’aréole du sein. Jusqu’à présent il n’y a pas d’effets secondaires connus. Le produit injecté est transporté par les vaisseaux lymphatiques vers le ganglion sentinelle.
On commence les images tout de suite après les injections.
On fait des images de 5 minutes sur le thorax ou sur le bassin en fonction de la tumeur, puis on vous libère pendant 1h30 à 2h. Vous ne devez pas rester dans le service.
Ensuite on fait des images de quelques minutes de face et de profil avec marquage sur la peau à l’endroit où se situe le ganglion sentinelle. Dans certaines cas, l’examen est couplé à un scanner RX (SPECT-CT).
Le marquage permet au chirurgien (gynécologue) de trouver le ganglion sentinelle et de le retirer pour le faire analyser.
Durée de l’examen
Après les injections (5min), la prise d’images dure 5 minutes.
La deuxième partie de l’examen, 1h30 à 2h plus tard, dure 15 minutes.
Après l’examen
Si vous êtes hospitalisé(e), vous pouvez remonter dans votre chambre.
Si vous n’êtes pas hospitalisé(e), vous pouvez reprendre vos activités, y compris votre travail. Vous pouvez manger et boire normalement. Il est conseillé d’éviter un contact rapproché (< 1m) et prolongé (> 1h) avec des femmes enceintes et des jeunes enfants (< 12 ans) durant 6 heures après l’examen.
Les images et le protocole rédigé par le médecin nucléariste seront envoyés au médecin prescripteur avant l’intervention.
Précautions particulières
Si vous êtes enceinte ou vous croyez l’être vous devez le signaler lors de l’inscription, avant l’injection du produit.
Si vous allaitez, par précaution pour le bébé, il faudra cesser d’allaiter durant les 12 heures qui suivent l’injection du produit radioactif.
Vous avez encore des questions ?
Si vous avez encore des questions, vous pouvez prendre contact avec le service de Médecine Nucléaire (tél. : 02-614 25 30 (Ste-Elisabeth) ou 02-614 35 30 (St-Michel).
Vous pouvez également prendre contact avec votre médecin traitant.
Botscintigrafie voor de diagnose van cardiale transthyretine-amyloïdose (ATTR)
Inleiding
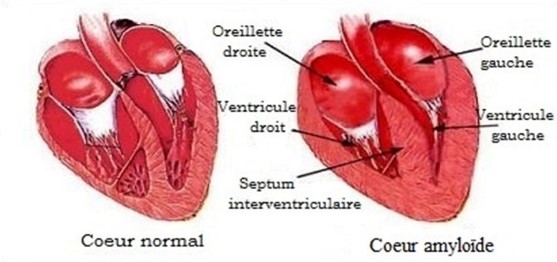
Cardiale transthyretine amyloïdose is een ondergediagnosticeerde oorzaak van restrictief hartfalen, met een gemiddelde levensverwachting van 3 tot 5 jaar.
Er zijn hoofdzakelijk twee soorten cardiale amyloïdose: lichte keten amyloïdose (LA) als gevolg van een monoklonale B-afwijking (monoklonale gammopathie of myeloom) en transthyretine-amyloïdose (ATTR), erfelijk (door genetische mutatie) of leeftijdsgebonden (wild).
De meerderheid van de mensen met cardiale amyloïdose heeft amyloïde afzettingen in het myocardium, gevormd uit lichte keten (LA) of transthyretine (ATTR) eiwitten.
Diagnose
Lichte keten amyloïdose (LA) kan gemakkelijk worden gediagnosticeerd (bloed/urine).
Vroeger was de diagnose ATTR-amyloïdose gebaseerd op een endomyocardiale biopsie. Deze praktijk kan nu worden vervangen door een eenvoudige botscintigrafie: de tracers (99mTc-HPD et 99mTc-MDP) bieden een hoge specificiteit en gevoeligheid voor de diagnose van cardiale ATTR-amyloïdose.
Echografie (longitudinale afname van de belasting) en cardiale MRI (T1 – gadolinium: late enhancement) kunnen ook amyloïdose detecteren, maar scintigrafie is de enige niet-invasieve beeldvormingsmodaliteit die amyloïdose in het ATTR-type met hoge specificiteit kan identificeren.
Selectie van de patiënten
- Patiënten ouder dan 60 jaar met hartfalen met voorbehouden ejectiefractie en onverklaarbare verdikking van de linkerventrikelwand (> 12 mm)
- Patiënten ouder dan 60 jaar uit West-Afrika (3-4% heeft een erfelijke mutatie van het TTR-gen), met hartfalen met onbekende etiologie of verdikking van de linkerventrikelwand (> 12 mm)
- Patiënten met klinische symptomen die wijzen op amyloïdose (bilaterale carpaal tunnel, smal lumbaal kanaal, macroglossie, aortaklepstenose met laag debiet en laag verloop, onverklaarde sensomotorische neuropathie, resistente atriale aritmie, tweedegraads atrioventriculair blok, discrepantie tussen ECG-microspanning en linkerventrikel wanddikte bij gebrek aan een andere verklaring)
- Echografie- of MRI-tekenen die verdacht zijn voor cardiale amyloïdose
- Patiënten met ATTR-neuropathie
- Patiënten die positief zijn getest op een bekende TTR-genmutatie
Onderzoek
Het betreft een klassieke botscintigrafie met vlakke beelden van het hele lichaam geassocieerd met een SPECT-CT (lage dosis) gecentreerd op de regio van het hart.
De vlakke afbeelding is handig voor de visuele interpretatie van afbeeldingen
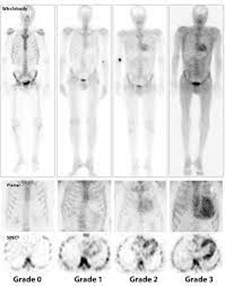
| Graad | Myocardiale fixatie |
| Graad 0 | Geen myocard fixatie en normaal ribsignaal |
| Graad 1 | Myocardiale fixatie inferieur aan ribsignaal |
| Graad 2 | Myocardiale fixatie gelijk aan ribsignaal |
| Graad 3 | Superieure myocardiale fixatie aan het ribsignaal met verminderde botopname (schoudergordel en bekkengordel) |
De SPECT-CT maakt het mogelijk om een overlap met het ribbenrooster te elimineren, de segmentale fixatie van de tracer te analyseren, de fixatie ter hoogte van het interventriculair septum te identificeren (frequent bij cardiale amyloïdose) en de intensiteit van de myocardiale fixatie te kwantificeren ten opzichte van de ribben.
Interpretatie van de beelden
Graad 0 : geen argument voor een amylose ATTR
Graad 1 : verdachte visuele score
Graad 2 en 3 : sterke verdenking van amylose ATTR
Als de hartscintigrafie negatief is en de echografie en cardiale MRI sterk wijzen op cardiale amyloïdose, moet een endomyocardiale biopsie worden overwogen.
Een verdacht resultaat kan wijzen op een vroeg stadium van cardiale ATTR-amyloïdose.
Therapeutische zorg
- Behandelingen voor restrictief hartfalen (diuretica, enz.)
- Tafamidis (handelsnaam: VYNDAQEL), transthyretine-tetrameerstabilisator, de enige specifieke behandeling voor TTR-cardiale amyloïdose (leeftijdsgebonden of erfelijk) die momenteel zijn effectiviteit heeft bewezen in termen van vermindering van overlijden en verbetering van de levenskwaliteit. Het stabiliseert transthyretine in zijn oplosbare homotetramere vorm.
La scintigraphie osseuse
Qu’est-ce qu’une scintigraphie osseuse ?
Le traceur (HDP) marqué au Technétium se fixe sur l’hydroxyapatite, sel minéral présent dans les os. Les endroits du squelette où le remodelage osseux est augmenté (suite à une fracture, une infection, …) vont, en raison d’une augmentation du métabolisme, capter plus avidement le traceur.
Pourquoi une scintigraphie osseuse ?
La scintigraphie osseuse permet de visualiser différentes pathologies des os et des articulations.
Préparation avant l’examen
Il n’y a pas de préparation pour cet examen.
Avant l’examen
Présentez-vous à l’heure convenue à l’accueil du service avec la demande d’examen fournie par votre médecin et votre carte d’identité.
Si vous ne pouvez pas venir, prévenez le service au plus tôt car la substance radioactive nécessaire pour réaliser l’examen est préparée spécialement pour vous.
Déroulement de l’examen
On vous injecte une petite quantité de produit radioactif dans une veine du bras (5 min.). Les effets secondaires sont pratiquement inexistants. Il est possible que des images soient réalisées pendant l’injection du produit, sous la caméra (15 min.).
Habituellement, un délai de 3 heures après l’injection est nécessaire avant la réalisation les images de l’ensemble du corps, afin de laisser le temps au produit de se fixer dans les os. On vous demande de boire 1 à 1.5 litre d’eau pendant l’attente, mais votre présence dans le service n’est pas nécessaire.
Avant de commencer l’examen on vous demande de vider votre vessie.
Les images sont réalisées en position couchée et la durée peut varier de 20 minutes à une heure. Dans certaines indications, l’examen est couplé à un scanner RX (SPECT-CT).
Afin d’obtenir une bonne qualité d’examen, il est important de ne pas bouger pendant l’examen.
On vous demandera d’enlever tout objet métallique tel qu’un collier, une ceinture avec boucle métallique, des pièces de monnaie.. qui altère la qualité des images.
Après l’examen
Vous pouvez reprendre vos activités, y compris votre travail. Vous pouvez manger et boire normalement. Il est conseillé de boire suffisamment afin d’accélérer l’élimination du produit radioactif et d’éviter un contact rapproché (< 1m) et prolongé (> 1h) avec des femmes enceintes et des jeunes enfants (< 12 ans) durant 6 heures après l’examen.
Les images et le protocole rédigé par le médecin nucléariste seront envoyés au médecin prescripteur dans les 48 heures.
Précautions particulières
Si vous êtes enceinte ou vous croyez l’être vous devez le signaler lors de l’inscription, avant l’injection du produit.
Si vous allaitez, par précaution pour le bébé, il faudra cesser d’allaiter durant les 6 heures qui suivent l’injection du produit radioactif. Il est conseillé, si possible, de demander à une autre personne de nourrir le bébé pendant 12h après l’examen afin de réduire un contact rapproché de longue durée.
Vous avez encore des questions ?
Si vous avez encore des questions, vous pouvez prendre contact avec le service de Médecine Nucléaire (tél. : 02/614.25.30 (Ste Elisabeth) ou 02/614.35.30 (St Michel).
Vous pouvez également prendre contact avec votre médecin traitant.
La scintigraphie rénale au DMSA
Qu’est-ce qu’une scintigraphie rénale au DMSA ?
Le DMSA (acide dimercaptosuccinique) marqué au Technétium est piégé au niveau du tissu rénal et permet dès lors de faire des images des reins.
Pourquoi une scintigraphie rénale au DMSA ?
Cette scintigraphie rénale permet d’étudier la fonction rénale et la mise en évidence des maladies du tissu rénal, comme une infection par exemple.
Préparation avant l’examen
Il n’y a pas de préparation particulière pour cet examen.
Déroulement de l’examen
On vous injecte une petite quantité de produit radioactif dans une veine du pli du coude (5 min.). Les effets secondaires sont pratiquement inexistants. Ce produit se fixe lentement au niveau des reins. Il faut attendre entre 4 et 6 heures avant de faire les images. Vous pouvez quitter le service pendant ce laps de temps.
S’il s’agit de votre enfant, on lui placera une perfusion en pédiatrie (Bambi) avant de faire l’injection dans le service de médecine nucléaire.
Les images sont réalisées en position couchée et la durée est de 30 minutes. On vous demandera d’enlever tout objet métallique tel qu’une ceinture avec boucle métallique, des pièces de monnaie.. qui altère la qualité des images.
Après l’examen
Vous pouvez reprendre vos activités, y compris votre travail. Vous pouvez manger et boire normalement. Il est conseillé d’éviter un contact rapproché (< 1m) et prolongé (> 1h) avec des femmes enceintes et des jeunes enfants (< 12 ans) durant 6 heures après l’examen.
Les images et le protocole rédigé par le médecin nucléariste seront envoyés au médecin prescripteur dans les 48 heures.
Précautions particulières
Si vous êtes enceinte ou vous croyez l’être vous devez le signaler lors de l’inscription, avant l’injection du produit.
Si vous allaitez, par précaution pour le bébé, il faudra cesser d’allaiter durant les 6 heures qui suivent l’injection du produit radioactif. Il est conseillé, si possible, de demander à une autre personne de nourrir le bébé pendant 12h après l’examen afin de réduire un contact rapproché de longue durée.
Vous avez encore des questions ?
Si vous avez encore des questions, vous pouvez prendre contact avec le service de Médecine Nucléaire (tél. : 02/614.25.30 (Ste Elisabeth) ou 02/614.35.30 (St Michel).
Vous pouvez également prendre contact avec votre médecin traitant.
La scintigraphie rénale (rénogramme)
Qu’est-ce qu’une scintigraphie rénale (rénogramme) ?
Le traceur (DTPA ou MAG3) marqué au Technétium est filtré par les reins puis éliminé par le système d’évacuation urinaire (uretères). Cette scintigraphie permet donc de suivre le traceur pendant tout son parcours et d’étudier les éventuelles anomalies, telles qu’un manque de captation ou de concentration du traceur, une obstruction des voies d’évacuation, …
Pourquoi une scintigraphie rénale (rénogramme) ?
Cet examen permet d’évaluer la fonction des reins et de mettre en évidence certaines anomalies des reins ou des voies excrétrices (uretères).
Préparation avant l’examen
Il n’y a pas de préparation spéciale pour cet examen, mais il est utile de boire quelques verres d’eau avant l’examen.
Déroulement de l’examen
A votre arrivée dans le service on vous place une perfusion dans une veine du bras pour vous hydrater. Après avoir vidé votre vessie et déposé tout objet métallique (bijou, ceinture, monnaie…) vous vous couchez sur la table d’examen sous la caméra.
Le produit radioactif est alors injecté par la perfusion pendant la prise d’images. Les effets secondaires sont pratiquement inexistants.
En fonction de la demande de votre médecin et des images obtenues, il est possible qu’on vous administre un diurétique (Lasix) par la perfusion, toujours sous la caméra.
L’examen prend 1 heure. Après les clichés de 45 minutes, on vous demande d’aller à nouveau vider votre vessie avant de prendre encore une image de 5 minutes.
Après l’examen
Vous pouvez reprendre vos activités, y compris votre travail. Vous pouvez manger et boire normalement. Il est conseillé de boire suffisamment afin d’accélérer l’élimination du produit radioactif et d’éviter un contact rapproché (< 1m) et prolongé (> 1h) avec des femmes enceintes et des jeunes enfants (< 12 ans) durant 6 heures après l’examen.
Les images et le protocole rédigé par le médecin nucléariste seront envoyés au médecin prescripteur dans les 48 heures.
Précautions particulières
Si vous êtes enceinte ou vous croyez l’être vous devez le signaler lors de l’inscription, avant l’injection du produit.
Si vous allaitez, par précaution pour le bébé, il faudra cesser d’allaiter durant les 6 heures qui suivent l’injection du produit radioactif. Il est conseillé, si possible, de demander à une autre personne de nourrir le bébé pendant 12h après l’examen afin de réduire un contact rapproché de longue durée.
Vous avez encore des questions ?
Si vous avez encore des questions, vous pouvez prendre contact avec le service de Médecine Nucléaire (tél. : 02/614.25.30 (Ste Elisabeth) ou 02/614.35.30 (St Michel).
Vous pouvez également prendre contact avec votre médecin traitant.

