La scintigraphie
Présentation
La scintigraphie est une technique d'imagerie médicale utile dans le diagnostic et le suivi de nombreuses pathologies : elle fournit des informations sur l’anatomie et/ou le fonctionnement des organes. Il s’agit d’une technique non invasive, qui ne nécessite, le plus souvent, aucune préparation particulière.
La scintigraphie requiert l’administration au patient, par voie intraveineuse, orale ou par inhalation, d’une substance marquée par un isotope radioactif (traceur). Cette substance se comporte dans l'organisme comme une sonde qui peut mettre un certain temps pour atteindre sa cible. Grâce au rayonnement qu'elle émet, il est possible, à l'aide d'une gamma-caméra, de suivre sa distribution dans l'organisme et de mesurer éventuellement sa concentration dans différents organes.
Lorsque le médecin le jugera utile, il réalisera un ou plusieurs clichés de la région du corps à examiner afin d'évaluer où, comment et à quelle vitesse le traceur a atteint sa cible. Il pourra dès lors évaluer la présence ou non d'une lésion ou d'un désordre fonctionnel. Le traceur sera le plus souvent éliminé de façon rapide par voie urinaire et n’entraînera donc qu’une faible irradiation du patient.
Il pourra donc reprendre ses activités après l’examen, y compris son travail. Il sera cependant conseillé de boire beaucoup d’eau et d’éviter le contact étroit (< 1m) et de longue durée (> 30 min), surtout avec les femmes enceintes et les enfants < 10 ans pendant le reste de la journée.
Scintigraphie cardiaque ou myocardique
Pourquoi une scintigraphie myocardique ?
La scintigraphie myocardique permet de visualiser de manière non invasive l’état de perfusion et d’oxygénation du muscle cardiaque appelé aussi « myocarde ». Elle a pour but de détecter l’insuffisance coronaire qui survient lorsque les artères coronaires responsables de l’irrigation du muscle cardiaque sont rétrécies et ne sont plus capables d’en assurer l’oxygénation. Ceci se manifeste souvent par de l’angine de poitrine ou « angor » survenant d’abord à l’effort puis même au repos. Lorsqu’une artère coronaire se bouche complètement, le myocarde se nécrose et c’est l’infarctus. La scintigraphie cardiaque est donc indiquée pour diagnostiquer une maladie coronarienne ou pour évaluer l’effet d’un traitement. En outre, elle renseigne sur la sévérité de la maladie et a donc une valeur pronostique (évaluation du risque d’un accident cardiaque ou infarctus à venir). L’examen est réalisé après un test d’effort sur vélo ou un test pharmacologique et ensuite, un à quelques jours après, au repos.
Préparation avant l’examen
Il faut être à jeun au moins 6 heures avant cet examen. Dans certaines circonstances, on vous demandera d’arrêter certains médicaments (ex Betabloquants) depuis la veille. Ceci ne peut se faire qu’avec l’accord de votre cardiologue.
Avant l’examen
Prise de rendez-vous :
- Site St-Michel : prise de rendez-vous en médecine interne 02/614 37 10.
- Site Ste-Elisabeth : prise de rendez-vous en médecine nucléaire 02/614 25 30.
Déroulement de l’examen
L’examen se déroule en deux parties : d’abord à l’effort (ou sous test pharmacologique) puis, quelques jours après, au repos.
Première partie : Pour l’examen d’effort (ou sous test pharmacologique), présentez-vous à l’heure convenue à l’accueil du service de cardiologie avec la demande d’examen fournie par votre médecin et votre carte d’identité.
Si vous ne pouvez pas venir, prévenez le service au plus tôt car la substance radioactive nécessaire pour réaliser l’examen est préparée spécialement pour vous.
Une fois arrivé dans le service de cardiologie, l’infirmière vous placera une perfusion dans le bras et les électrodes de l’électrocardiogramme sur le thorax. Ensuite vous serez installé sur un vélo pour effectuer, sur instruction du cardiologue, un effort croissant de quelques minutes.
Le traceur radioactif qui se fixe au niveau du cœur est injecté pendant le test.
Après l’épreuve d’effort, vous vous rendrez dans le service de médecine nucléaire (-2 à St-Michel, route 430 à Ste-Elisabeth) pour réaliser les images de votre cœur.
Après avoir bu un peu d’eau froide, vous vous allongerez sur une table sous la caméra en positionnant les bras derrière la tête. On vous placera à nouveau des électrodes sur le thorax pour enregistrer votre électrocardiogramme. Vous respirerez normalement mais il est important de rester immobile pendant toute la durée de l’examen (de 15 à 20 minutes).
Deuxième partie : la scintigraphie au repos.
Vous vous rendrez directement dans le service de médecine nucléaire au jour et heure fixés. Un technologue spécialisé injectera le traceur par voie intraveineuse et vous fera boire un peu d’eau froide 5 min avant de faire les clichés.
Les images seront réalisées une 30 à 40 min plus tard, de la même manière que pendant la première partie de l’examen. Afin d’obtenir une bonne qualité d’examen, il est important de ne pas bouger pendant l’examen.
Après l’examen
Vous pouvez reprendre vos activités, y compris votre travail. Vous pouvez manger et boire normalement. Il est conseillé d’éviter un contact rapproché (< 1m) et prolongé (> 1h) avec des femmes enceintes et des jeunes enfants (< 12 ans) durant 6 heures après l’examen. Vous pouvez également reprendre vos médicaments comme d’habitude, sauf contre-ordre de votre cardiologue.
Les images et le protocole rédigé par le médecin nucléariste seront envoyés au médecin prescripteur dans les 48 heures.
Précautions particulières
Si vous êtes enceinte ou vous croyez l’être vous devez le signaler lors de l’inscription, avant l’injection du produit.
Si vous allaitez, par précaution pour le bébé, il faudra cesser d’allaiter durant les 12 heures qui suivent l’injection du produit radioactif. Pour cette raison, il est conseillé d’allaiter juste avant l’injection ou Il est conseillé, si possible, de demander à une autre personne de nourrir le bébé pendant 12h après l’examen afin de réduire un contact rapproché de longue durée.
Vous avez encore des questions ?
Si vous avez encore des questions, vous pouvez prendre contact avec le service de Médecine Nucléaire (tél. : 02/614 25 30 (Ste-Elisabeth) ou 02/614 35 30 (St-Michel).
Vous pouvez également prendre contact avec votre médecin traitant.
Scintigraphie pulmonaire
Pourquoi une scintigraphie pulmonaire ?
La scintigraphie pulmonaire de ventilation et perfusion permet d’évaluer la qualité de la perfusion (flux sanguin) et de la ventilation (distribution de l’air inspiré) des poumons.
Cet examen est nécessaire pour exclure ou confirmer la présence d’embolies pulmonaires (un caillot de sang dans un vaisseau sanguin).
Il permet aussi de visualiser le flux sanguin du tissu pulmonaire sain. Ceci peut être nécessaire avant une opération des poumons. En combinaison avec un examen de la fonction pulmonaire (épreuves fonctionnelles respiratoires ou spirométrie) les médecins peuvent établir la fonction de la partie saine du poumon en vue de décider du meilleur geste chirurgical à poser.
Préparation avant l’examen
Il n’y a pas de préparation particulière à cet examen.
Avant l’examen
Prise de rendez-vous :
- Site St-Michel : 02/614 35 30.
- Site Ste-Elisabeth : 02/614 25 30.
Déroulement de l’examen
L’examen se déroule en deux parties, l’examen de la ventilation puis l’examen de perfusion. La durée totale est d’environ 30 minutes. Dans certains cas, seule la perfusion est examinée.
- Lors de l’examen de ventilation, on vous demandera de respirer pendant environ 1 à 5 minutes dans un appareil. Un aérosol sera distribué dans les poumons. Vous serez ensuite installé(e) sur la table d’examen de la gammacaméra où des clichés seront faits tout autour de vous pendant environ 10 minutes. Pendant les clichés vous pouvez respirer normalement mais il est important de rester immobile.
- Lors de l’examen de perfusion on vous injecte par voie intraveineuse (dans le bras) une petite quantité de produit radioactif. Pendant l’administration de produit vous êtes couché(e) sur un lit et on vous demandera de bien inspirer et expirer quelques fois. Ceci est nécessaire pour bien distribuer le produit radioactif dans les poumons. Les clichés sont faits tout de suite après l’injection et durent environ 10 minutes. Ici aussi, afin d’obtenir une bonne qualité d’image, il est important de ne pas bouger pendant l’examen.
Après l’examen
Vous pouvez reprendre vos activités, y compris votre travail. Vous pouvez manger et boire normalement. Il est conseillé d’éviter un contact rapproché (< 1m) et prolongé (> 1h) avec des femmes enceintes et des jeunes enfants (< 12 ans) durant 6 heures après l’examen. -
Les images et le protocole rédigé par le médecin nucléariste seront envoyés au médecin prescripteur dans les 48 heures.
Précautions particulières
Si vous êtes enceinte ou vous croyez l’être vous devez le signaler lors de l’inscription, avant l’injection du produit.
Si vous allaitez, par précaution pour le bébé, il faudra cesser d’allaiter durant les 12 heures qui suivent l’injection du produit radioactif. Pour cette raison, il est conseillé d’allaiter juste avant l’injection et Il est conseillé, si possible, de demander à une autre personne de nourrir le bébé pendant 12h après l’examen afin de réduire un contact rapproché de longue durée.
Vous avez encore des questions ?
Si vous avez encore des questions, vous pouvez prendre contact avec le service de Médecine Nucléaire (tél. : 02/614 25 30 (Ste-Elisabeth) ou 02/614 35 30 (St-Michel).
Vous pouvez également prendre contact avec votre médecin traitant.
Gammacamera hybride spect-ct
Soucieux d’offrir à nos patients des soins de qualité avec les meilleurs moyens disponibles, le service de médecine nucléaire a fait l’acquisition, sur le site St- Michel, d’une gammacaméra hybride de dernière génération qui combine la scintigraphie fonctionnelle 3D (SPECT) et le CTscan anatomique en un seul système.
Ceci permet non seulement de plus grandes capacités, mais aussi une approche intégrée et pluridisciplinaire de l’imagerie en vue d’une optimisation de la qualité médicale.
Intégrant une tomodensitométrie haute performance à une technologie scintitomographique (SPECT) éprouvée, Symbia Intevo Bold (Siemens) offre une localisation anatomique précise et une correction d'atténuation exacte nécessaires pour améliorer la précision du diagnostic. Ses avantages cliniques sont complétés par des applications visant à réduire l'exposition des patients aux rayonnements et par des fonctions permettant de gagner du temps et d'améliorer l'efficacité, ce qui fait de ce système innovant un outil idéal pour un centre nucléaire moderne à Etterbeek.
Cette avancée technologique a incité radiologues et nucléaristes à rédiger un protocole de collaboration pluridisciplinaire. Ils joignent ainsi leur compétence et travaillent ensemble à une interprétation plus précises de ces images à la fois fonctionnelles et anatomiques. A la demande, ils rédigent un rapport d’examen en commun permettant aux cliniciens de faire un pas supplémentaire dans la compréhension de phénomènes physiopathologiques complexes (Fig 1).
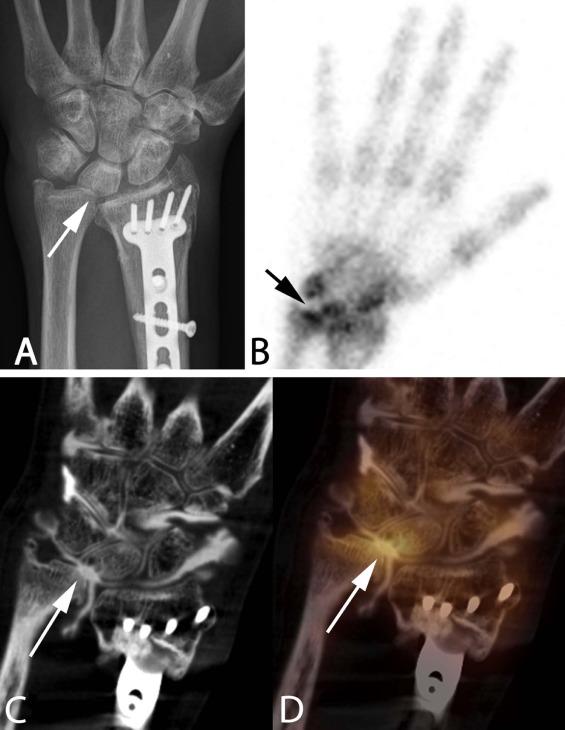
Fig 1. Voici un exemple d’application : Plusieurs modalités d'imagerie sont utilisées pour évaluer la cause des poignets douloureux postopératoires, comme les radiographies conventionnelles standard (A), les ultrasons, le scanner (C), l'IRM ou la scintigraphie osseuse (B). L’imagerie hybride SPECT-CT offre une nouvelle approche en combinant des informations métaboliques et morphologiques en coupe coronale (D) chez les patients présentant des poignets douloureux postopératoires en particulier lorsque l'imagerie standard ne parvient pas à identifier le générateur de douleur. La nouvelle caméra Symbia Intevo est équipée d’un dispositif qui diminue fortement les artefacts causés par les implants métalliques et montre plus de détails de l'os cortical que l'IRM. Ici, un poignet douloureux, récemment opéré d’une osteosynthèse du radius. L’imagerie hybride (D) montre clairement un foyer irritatif (hot spot : flèche) entre le cubitus et l’os semi-lunaire lié à un conflit articulaire secondaire à un déséquilibre bio-dynamique post-opératoire.
Cette technologie et son approche pluri-disciplinaire sont désormais accessibles à tous nos patients sur le site St-Michel à Etterbeek. Pour plus d’information, contacter le 02-614 35 30. Les médecins nucléaristes se feront un plaisir de répondre à vos questions.
La scintigraphie articulaire aux nanocolloïdes
Pourquoi une scintigraphie articulaire ?
La scintigraphie articulaire permet de faire la différence entre une maladie dégénérative (arthrose) et une maladie inflammatoire (arthrite) des articulations. Elle fait souvent suite à une scintigraphie osseuse.
Préparation avant l’examen
Il n’y a pas de préparation pour cet examen.
Avant l’examen
Présentez-vous à l’heure convenue à l’accueil du service avec la demande d’examen fournie par votre médecin et votre carte d’identité.
Si vous ne pouvez pas venir, prévenez le service au plus tôt car la substance radioactive nécessaire pour réaliser l’examen est préparée spécialement pour vous.
Déroulement de l’examen
Avant de commencer l’examen on vous demande, si nécessaire, de vider votre vessie et d’enlever tout ce qui est métallique (bijou, ceinture, monnaie, …).
Habituellement, vous êtes assis(e) sur un tabouret avec les mains sur la caméra et on vous injecte une petite quantité de produit radioactif dans une veine du bras (15 min.). Il n’y a pas d’effet secondaire connu à ce jour.
Un délai de 45 minutes après l’injection est nécessaire avant la réalisation des images suivantes.
Votre présence dans le service n’est pas nécessaire.
Les images suivantes sont à nouveau réalisées en position assise et la durée est d’à peu près 15 minutes. Dans certaines cas, il faut faire des images supplémentaires sur d’autres articulations.
Afin d’obtenir une bonne qualité d’examen, il est important de ne pas bouger pendant l’examen.
Après l’examen
Vous pouvez reprendre vos activités, y compris votre travail. Vous pouvez manger et boire normalement. Il est conseillé d’éviter un contact rapproché (< 1m) et prolongé (> 1h) avec des femmes enceintes et des jeunes enfants (< 12 ans) durant 6 heures après l’examen.
Les images et le protocole rédigé par le médecin nucléariste seront envoyés au médecin prescripteur dans les 48 heures. Souvent, la scintigraphie osseuse et de la scintigraphie aux nanocolloïdes sont protocolées simultanément.
Précautions particulières
Si vous êtes enceinte ou vous croyez l’être vous devez le signaler lors de l’inscription, avant l’injection du produit.
Si vous allaitez, par précaution pour le bébé, il faudra cesser d’allaiter durant les 4 heures qui suivent l’injection du produit radioactif. Pour cette raison, il est conseillé d’allaiter juste avant l’injection.
Vous avez encore des questions ?
Si vous avez encore des questions, vous pouvez prendre contact avec le service de Médecine Nucléaire (tél. : 02-614 25 30 (Ste-Elisabeth) ou 02-614 35 30 (St-Michel).
Vous pouvez également prendre contact avec votre médecin traitant.
La scintigraphie aux globules blancs marqués
Pourquoi une scintigraphie aux globules blancs marqués ?
Les globules blancs se concentrent de préférence dans les foyers d’infection et d’inflammation. Cette scintigraphie permet donc de les mettre en évidence.
Préparation avant l’examen
Il n’y a pas de préparation pour cet examen.
S’il s’agit d’un deuxième examen aux globules blancs marqués (au Scintimun), une prise de sang pour la détection d’anticorps humains anti-souris (HAMA) doit être effectuée avant l’examen afin d’éviter une réaction d’hypersensibilité (non remboursé par la mutuelle).
Avant l’examen
Présentez-vous à l’heure convenue à l’accueil du service avec la demande d’examen fournie par votre médecin et votre carte d’identité.
Si vous ne pouvez pas venir, prévenez le service au plus tôt car la substance radioactive nécessaire pour réaliser l’examen est préparée spécialement pour vous.
Déroulement de l’examen
On vous injecte une petite quantité de produit radioactif dans une veine du bras (5 min.). Il est possible que des images soient réalisées pendant l’injection du produit, sous la caméra (15 min.).
Un délai de 4 heures après l’injection est nécessaire avant la réalisation les images de l’ensemble du corps, afin de laisser le temps au produit de se fixer dans le foyer infectieux ou inflammatoire. On vous demande de boire 1 à 1.5 litre d’eau pendant l’attente, mais votre présence dans le service n’est pas nécessaire.
Avant de commencer l’examen on vous demande de vider votre vessie et d’enlever tout ce qui est métallique (bijou, ceinture, monnaie, …).
Les images sont réalisées en position couchée et la durée peut varier de 30 minutes à une heure. L’examen est couplé à un scanner RX (SPECT-CT).
Une image supplémentaire de 30 minutes doit être réalisée 24h après l’injection.
Afin d’obtenir une bonne qualité d’examen, il est important de ne pas bouger pendant l’examen.
Après l’examen
Vous pouvez reprendre vos activités, y compris votre travail. Vous pouvez manger et boire normalement. Il est conseillé d’éviter un contact rapproché (< 1m) et prolongé (> 1h) avec des femmes enceintes et des jeunes enfants (< 12 ans) durant 12 heures après l’injection.
Les images et le protocole rédigé par le médecin nucléariste seront envoyés au médecin prescripteur dans les 48 heures.
Précautions particulières
Si vous êtes enceinte ou vous croyez l’être vous devez le signaler lors de l’inscription, avant l’injection du produit.
Si vous allaitez, par précaution pour le bébé, il faudra cesser d’allaiter durant les 4 heures qui suivent l’injection du produit radioactif. Pour cette raison, il est conseillé d’allaiter juste avant l’injection.
Vous avez encore des questions ?
Si vous avez encore des questions, vous pouvez prendre contact avec le service de Médecine Nucléaire (tél. : 02-614 25 30 (Ste-Elisabeth) ou 02-614 35 30 (St-Michel)).
Vous pouvez également prendre contact avec votre médecin traitant.
La vidange gastrique et le transit oesophagien
Pourquoi une scintigraphie de vidange gastrique ?
La scintigraphie de vidange gastrique permet d’étudier la vitesse avec laquelle l’estomac se vide, que ce soit pour un repas solide ou liquide, afin d’évaluer d’éventuels troubles de la vidange gastrique.
La vidange gastrique pour les liquides est habituellement précédée d’un transit ou passage oesophagien qui permet de mettre en évidence des troubles de la motilité oesophagienne.
Préparation avant l’examen
Il ne faut plus rien manger ou boire à partir de minuit, la veille de l’examen. Vous pouvez éventuellement boire un tout petit peu d’eau.
La prise de certains médicaments peut influencer la vidange gastrique. Votre médecin traitant vous dira quel(s) médicament(s) arrêter temporairement.
Déroulement de l’examen
L’examen se fait en deux jours.
Le premier jour on étudie à quelle vitesse un repas solide (deux tartines et un œuf légèrement radioactif) se déplace de l’estomac vers l’intestin.
Toutes les 30 minutes, pendant 2 heures, on fait des images d’1 minute debout contre la caméra.
Le second jour on étudie d’abord comment 1 verre d’eau légèrement radioactive passe le long de l’œsophage en faisant une image de deux minutes, debout contre la caméra (= transit oesophagien).
Ensuite on regarde à quelle vitesse un repas liquide (2 verres d’eau légèrement radioactive) est transporté de l’estomac vers l’intestin.
Toutes les 5 minutes, pendant 30 minutes, on fait des images d’1 minute debout contre la caméra.
On vous demandera d’enlever tout objet métallique tel qu’un collier, une ceinture avec boucle métallique, des pièces de monnaie.. qui altère la qualité des images.
Durée de l’examen
L’examen de vidange gastrique pour un repas solide dure 2 ½ heures et l’examen de vidange gastrique pour un repas liquide dure 30 minutes.
Après l’examen
Vous pouvez reprendre vos activités, y compris votre travail. Vous pouvez manger et boire normalement. Il est conseillé d’éviter un contact rapproché (< 1m) et prolongé (> 1h) avec des femmes enceintes et des jeunes enfants (< 12 ans) durant 6 heures après l’examen.
Les images et le protocole rédigé par le médecin nucléariste seront envoyés au médecin prescripteur dans les 48 heures.
Précautions particulières
Si vous êtes enceinte ou vous croyez l’être vous devez le signaler lors de l’inscription, avant l’injection du produit.
Si vous allaitez, par précaution pour le bébé, il faudra cesser d’allaiter durant les 6 heures qui suivent l’injection du produit radioactif. Il est conseillé, si possible, de demander à une autre personne de nourrir le bébé pendant 12h après l’examen afin de réduire un contact rapproché de longue durée.
Vous avez encore des questions ?
Si vous avez encore des questions, vous pouvez prendre contact avec le service de Médecine Nucléaire (tél. : 02-614 25 30 (Ste-Elisabeth) ou 02-614 35 30 (St-Michel).)
Vous pouvez également prendre contact avec votre médecin traitant.
La lymphoscintigraphie
Pourquoi une lymphoscintigraphie des membres inférieurs ou supérieurs ?
La lymphoscintigraphie permet de visualiser le drainage lymphatique dans les jambes ou dans les bras et de mettre en évidence un éventuel retard ou obstacle sur le trajet lymphatique.
Préparation avant l’examen
Il ne faut pas mettre vos bas à varices si vous en portez habituellement.
Avant l’examen
Présentez-vous à l’heure convenue à l’accueil du service avec la demande d’examen fournie par votre médecin et votre carte d’identité.
Si vous ne pouvez pas venir, prévenez le service au plus tôt car la substance radioactive nécessaire pour réaliser l’examen est préparée spécialement pour vous.
Déroulement de l’examen
Vous vous allongez sur le dos sur la table d’examen et on vous injecte une petite quantité de produit radioactif entre le premier et le deuxième doigt des pieds ou des mains.
On commence les images tout de suite après les injections.
On fait des images sur le bassin ou sur le thorax, puis des images sur les membres inférieurs ou supérieurs. A certains moments, on vous demandera de bouger les pieds ou les mains.
Cette première partie dure 1h15.
On vous demandera ensuite de marcher ou de bouger vos bras et mains en attendant de faire la deuxième partie des images, 1 heure plus tard. Vous ne devez pas rester dans le service.
Vous devrez encore vous allonger pendant 10 minutes sur la table d’examen pour terminer les images sur vos jambes ou sur vos bras. Ensuite, l’examen est terminé.
Durée de l’examen
L’examen dure maximum 2h30.
Après l’examen
Vous pouvez reprendre vos activités, y compris votre travail. Vous pouvez manger et boire normalement. Il est conseillé d’éviter un contact rapproché (< 1m) et prolongé (> 1h) avec des femmes enceintes et des jeunes enfants (< 12 ans) durant 6 heures après l’examen.
Les images et le protocole rédigé par le médecin nucléariste seront envoyés au médecin prescripteur dans les 48 heures.
Précautions particulières
Si vous êtes enceinte ou vous croyez l’être vous devez le signaler lors de l’inscription, avant l’injection du produit.
Si vous allaitez, par précaution pour le bébé, il faudra cesser d’allaiter durant les 6 heures qui suivent l’injection du produit radioactif. Pour cette raison, il est conseillé d’allaiter juste avant l’injection.
Vous avez encore des questions ?
Si vous avez encore des questions, vous pouvez prendre contact avec le service de Médecine Nucléaire (tél. : 02-614 25 30 (Ste-Elisabeth) ou 02-614 35 30 (St-Michel).
Vous pouvez également prendre contact avec votre médecin traitant.
La scintigraphie du ganglion sentinelle
Pourquoi une scintigraphie du ganglion sentinelle ?
Le traitement d’un cancer varie en fonction de l’extension de la maladie.
Plusieurs tumeurs métastasent dans les ganglions lymphatiques, comme les tumeurs du sein, les mélanome, ….
Dans le passé on enlevait tous les ganglions lymphatiques proches de la tumeur, alors que cela n’était pas nécessaire puisque plusieurs ganglions ne présentaient pas de cellule tumorale. L’enlèvement de tous ces ganglions entraînait des effets secondaires, comme par exemple un gros bras douloureux après une opération d’un cancer du sein.
Des recherches ont démontré que pour certains cancers les métastases passent d’abord par un premier ganglion (=sentinelle) avant de s’étendre vers les autres ganglions. Si le ganglion sentinelle ne contient pas de cellule tumorale, on n’enlève pas d’autre ganglion. Si par contre ce ganglion présente des cellules tumorales, les autres ganglions lymphatiques locaux seront enlevés.
Le but de l’examen est donc de localiser ce premier ganglion afin que le chirurgien (gynécologue) puisse le trouver et l’enlever pendant l’intervention.
Préparation avant l’examen
Il n’y a pas de préparation pour cet examen.
Avant l’examen
Présentez-vous à l’heure convenue à l’accueil du service avec la demande d’examen fournie par votre médecin et votre carte d’identité.
Si vous ne pouvez pas venir, prévenez le service au plus tôt car la substance radioactive nécessaire pour réaliser l’examen est préparée spécialement pour vous.
Si vous êtes hospitalisé(e), on vous conduira vers le service de médecine nucléaire.
Déroulement de l’examen
L’examen se fait le jour de l’intervention (si vous vous faites opérer dans l’après-midi) ou la veille de l’intervention (si vous vous faites opérer dans la matinée).
Vous vous allongez sur le dos sur la table d’examen et le médecin nucléariste vous injecte une petite quantité de produit radioactif (4 injections) autour de la tumeur ou autour de l’aréole du sein. Jusqu’à présent il n’y a pas d’effets secondaires connus. Le produit injecté est transporté par les vaisseaux lymphatiques vers le ganglion sentinelle.
On commence les images tout de suite après les injections.
On fait des images de 5 minutes sur le thorax ou sur le bassin en fonction de la tumeur, puis on vous libère pendant 1h30 à 2h. Vous ne devez pas rester dans le service.
Ensuite on fait des images de quelques minutes de face et de profil avec marquage sur la peau à l’endroit où se situe le ganglion sentinelle. Dans certaines cas, l’examen est couplé à un scanner RX (SPECT-CT).
Le marquage permet au chirurgien (gynécologue) de trouver le ganglion sentinelle et de le retirer pour le faire analyser.
Durée de l’examen
Après les injections (5min), la prise d’images dure 5 minutes.
La deuxième partie de l’examen, 1h30 à 2h plus tard, dure 15 minutes.
Après l’examen
Si vous êtes hospitalisé(e), vous pouvez remonter dans votre chambre.
Si vous n’êtes pas hospitalisé(e), vous pouvez reprendre vos activités, y compris votre travail. Vous pouvez manger et boire normalement. Il est conseillé d’éviter un contact rapproché (< 1m) et prolongé (> 1h) avec des femmes enceintes et des jeunes enfants (< 12 ans) durant 6 heures après l’examen.
Les images et le protocole rédigé par le médecin nucléariste seront envoyés au médecin prescripteur avant l’intervention.
Précautions particulières
Si vous êtes enceinte ou vous croyez l’être vous devez le signaler lors de l’inscription, avant l’injection du produit.
Si vous allaitez, par précaution pour le bébé, il faudra cesser d’allaiter durant les 12 heures qui suivent l’injection du produit radioactif.
Vous avez encore des questions ?
Si vous avez encore des questions, vous pouvez prendre contact avec le service de Médecine Nucléaire (tél. : 02-614 25 30 (Ste-Elisabeth) ou 02-614 35 30 (St-Michel).
Vous pouvez également prendre contact avec votre médecin traitant.
Scintigraphie osseuse pour le diagnostic de l'amylose cardiaque à transthyrétine (ATTR)
Introduction
L’amylose cardiaque à transthyrétine est une cause sous-diagnostiquée d’insuffisance cardiaque restrictive, dont l’espérance de vie moyenne est de 3 à 5 ans.
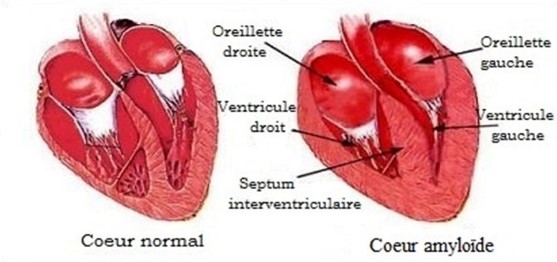
On distingue principalement deux sortes d’amylose cardiaque : l’amylose à chaînes légères (AL) conséquence d’une anomalie monoclonale B (gammapathie monoclonale ou myélome) et l’amylose à transthyrétine (ATTR) héréditaire (par mutation génétique) ou liée à l’âge (sauvage).
La majorité des personnes souffrant d’amylose cardiaque présentent des dépôts amyloïdes dans le myocarde, formés à partir de protéines à chaînes légères (AL) ou à transthyrétines (ATTR).
Diagnostic
L’amylose à chaînes légères (AL) peut être diagnostique aisément (sang/urines).
Auparavant le diagnostic d’amylose ATTR reposait sur une biopsie endomyocardique. Cette pratique peut désormais être remplacée par une simple scintigraphie osseuse : les traceurs (99mTc-HPD et 99mTc-MDP) offrent une spécificité et une sensibilité élevées pour le diagnostic de l’amylose cardiaque ATTR.
L’échographie (diminution strain longitudinal) et l’IRM cardiaque (T1 – gadolinium : rehaussement tardif) permettent aussi de détecter l’amylose, mais la scintigraphie est la seule modalité d’imagerie non-invasive permettant d’identifier l’amylose de type ATTR avec une spécificité élevée.
Sélection des patients
- Patients de plus de 60 ans présentant une insuffisance cardiaque avec fraction d’éjection préservée et épaississement inexpliqué de la paroi ventriculaire gauche (> 12mm)
- Patients de plus de 60 ans originaires d’Afrique de l’Ouest (3-4% présentent une mutation héréditaire du gène TTR), présentant une insuffisance cardiaque d’étiologie inconnue ou un épaississement de la paroi ventriculaire gauche (> 12mm)
- Patients avec des signes cliniques évocateurs d’amyloïdose (canal carpien bilatéral, canal lombaire étroit, macroglossie, sténose valvulaire aortique à bas débit et bas gradient, neuropathie sensitivo-motrice inexpliquée, arythmies auriculaires résistantes, bloc auriculo-ventriculaire de deuxième degré, discordance entre le micro-voltage de l’ECG et l’épaisseur de la paroi ventriculaire gauche en l’absence d’autre explication)
- Signes échographiques ou en IRM suspects d’amyloïdose cardiaque
- Patients présentant une neuropathie ATTR
- Patients ayant été testés positifs pour une mutation connue du gène TTR
Examen
Il s’agit d’une scintigraphie osseuse classique avec images planaires du corps entier associée à un SPECT-CT (faible dose) centré sur la région cardiaque.
L’image planaire est utile à l’interprétation visuelle des images.
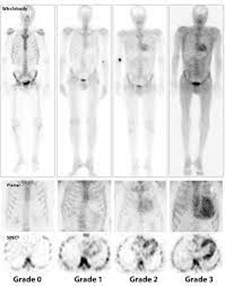
| Grade | Fixation myocardique |
| Grade 0 | Pas de fixation myocardique et signal normal des côtes |
| Grade 1 | Fixation myocardique inférieure au signal des côtes |
| Grade 2 | Fixation myocardique égale au signal des côtes |
| Grade 3 | Fixation myocardique supérieure au signal des côtes avec captation osseuse diminuée (ceinture scapulaire et pelvienne) |
Le SPECT-CT permet d’éliminer une superposition avec le gril costal, d’analyser la fixation segmentaire du traceur, d’identifier la fixation au niveau du septum interventriculaire (fréquente dans l’amylose cardiaque) et de quantifier l’intensité de la fixation myocardique par rapport aux côtes.
Interprétation des images
Grade 0 : pas d’argument pour une amylose ATTR
Grade 1 : score visuel douteux
Grades 2 et 3 : fortement suspect d’amylose ATTR
Si la scintigraphie cardiaque est négative et que l’échographie et l’IRM cardiaque sont fortement évocatrices d’amylose cardiaque, une biopsie endomyocardique doit être envisagée.
Un résultat douteux peut correspondre à un stade précoce d’amylose cardiaque ATTR.
Prise en charge thérapeutique
- Traitements de l’insuffisance cardiaque restrictive (diurétiques,...)
- Tafamidis (nom commercial : VYNDAQEL), stabilisateur du tétramère de transthyrétine, le seul traitement spécifique de l’amylose cardiaque à TTR (sauvage ou héréditaire) ayant prouvé son efficacité en termes de réduction de mortalité et d’amélioration de la qualité de vie à ce jour. Il permet de stabiliser la transthyrétine sous sa forme homo-tétramérique soluble.
La scintigraphie osseuse
Qu’est-ce qu’une scintigraphie osseuse ?
Le traceur (HDP) marqué au Technétium se fixe sur l’hydroxyapatite, sel minéral présent dans les os. Les endroits du squelette où le remodelage osseux est augmenté (suite à une fracture, une infection, …) vont, en raison d’une augmentation du métabolisme, capter plus avidement le traceur.
Pourquoi une scintigraphie osseuse ?
La scintigraphie osseuse permet de visualiser différentes pathologies des os et des articulations.
Préparation avant l’examen
Il n’y a pas de préparation pour cet examen.
Avant l’examen
Présentez-vous à l’heure convenue à l’accueil du service avec la demande d’examen fournie par votre médecin et votre carte d’identité.
Si vous ne pouvez pas venir, prévenez le service au plus tôt car la substance radioactive nécessaire pour réaliser l’examen est préparée spécialement pour vous.
Déroulement de l’examen
On vous injecte une petite quantité de produit radioactif dans une veine du bras (5 min.). Les effets secondaires sont pratiquement inexistants. Il est possible que des images soient réalisées pendant l’injection du produit, sous la caméra (15 min.).
Habituellement, un délai de 3 heures après l’injection est nécessaire avant la réalisation les images de l’ensemble du corps, afin de laisser le temps au produit de se fixer dans les os. On vous demande de boire 1 à 1.5 litre d’eau pendant l’attente, mais votre présence dans le service n’est pas nécessaire.
Avant de commencer l’examen on vous demande de vider votre vessie.
Les images sont réalisées en position couchée et la durée peut varier de 20 minutes à une heure. Dans certaines indications, l’examen est couplé à un scanner RX (SPECT-CT).
Afin d’obtenir une bonne qualité d’examen, il est important de ne pas bouger pendant l’examen.
On vous demandera d’enlever tout objet métallique tel qu’un collier, une ceinture avec boucle métallique, des pièces de monnaie.. qui altère la qualité des images.
Après l’examen
Vous pouvez reprendre vos activités, y compris votre travail. Vous pouvez manger et boire normalement. Il est conseillé de boire suffisamment afin d’accélérer l’élimination du produit radioactif et d’éviter un contact rapproché (< 1m) et prolongé (> 1h) avec des femmes enceintes et des jeunes enfants (< 12 ans) durant 6 heures après l’examen.
Les images et le protocole rédigé par le médecin nucléariste seront envoyés au médecin prescripteur dans les 48 heures.
Précautions particulières
Si vous êtes enceinte ou vous croyez l’être vous devez le signaler lors de l’inscription, avant l’injection du produit.
Si vous allaitez, par précaution pour le bébé, il faudra cesser d’allaiter durant les 6 heures qui suivent l’injection du produit radioactif. Il est conseillé, si possible, de demander à une autre personne de nourrir le bébé pendant 12h après l’examen afin de réduire un contact rapproché de longue durée.
Vous avez encore des questions ?
Si vous avez encore des questions, vous pouvez prendre contact avec le service de Médecine Nucléaire (tél. : 02/614.25.30 (Ste Elisabeth) ou 02/614.35.30 (St Michel).
Vous pouvez également prendre contact avec votre médecin traitant.
La scintigraphie rénale au DMSA
Qu’est-ce qu’une scintigraphie rénale au DMSA ?
Le DMSA (acide dimercaptosuccinique) marqué au Technétium est piégé au niveau du tissu rénal et permet dès lors de faire des images des reins.
Pourquoi une scintigraphie rénale au DMSA ?
Cette scintigraphie rénale permet d’étudier la fonction rénale et la mise en évidence des maladies du tissu rénal, comme une infection par exemple.
Préparation avant l’examen
Il n’y a pas de préparation particulière pour cet examen.
Déroulement de l’examen
On vous injecte une petite quantité de produit radioactif dans une veine du pli du coude (5 min.). Les effets secondaires sont pratiquement inexistants. Ce produit se fixe lentement au niveau des reins. Il faut attendre entre 4 et 6 heures avant de faire les images. Vous pouvez quitter le service pendant ce laps de temps.
S’il s’agit de votre enfant, on lui placera une perfusion en pédiatrie (Bambi) avant de faire l’injection dans le service de médecine nucléaire.
Les images sont réalisées en position couchée et la durée est de 30 minutes. On vous demandera d’enlever tout objet métallique tel qu’une ceinture avec boucle métallique, des pièces de monnaie.. qui altère la qualité des images.
Après l’examen
Vous pouvez reprendre vos activités, y compris votre travail. Vous pouvez manger et boire normalement. Il est conseillé d’éviter un contact rapproché (< 1m) et prolongé (> 1h) avec des femmes enceintes et des jeunes enfants (< 12 ans) durant 6 heures après l’examen.
Les images et le protocole rédigé par le médecin nucléariste seront envoyés au médecin prescripteur dans les 48 heures.
Précautions particulières
Si vous êtes enceinte ou vous croyez l’être vous devez le signaler lors de l’inscription, avant l’injection du produit.
Si vous allaitez, par précaution pour le bébé, il faudra cesser d’allaiter durant les 6 heures qui suivent l’injection du produit radioactif. Il est conseillé, si possible, de demander à une autre personne de nourrir le bébé pendant 12h après l’examen afin de réduire un contact rapproché de longue durée.
Vous avez encore des questions ?
Si vous avez encore des questions, vous pouvez prendre contact avec le service de Médecine Nucléaire (tél. : 02/614.25.30 (Ste Elisabeth) ou 02/614.35.30 (St Michel).
Vous pouvez également prendre contact avec votre médecin traitant.
La scintigraphie rénale (rénogramme)
Qu’est-ce qu’une scintigraphie rénale (rénogramme) ?
Le traceur (DTPA ou MAG3) marqué au Technétium est filtré par les reins puis éliminé par le système d’évacuation urinaire (uretères). Cette scintigraphie permet donc de suivre le traceur pendant tout son parcours et d’étudier les éventuelles anomalies, telles qu’un manque de captation ou de concentration du traceur, une obstruction des voies d’évacuation, …
Pourquoi une scintigraphie rénale (rénogramme) ?
Cet examen permet d’évaluer la fonction des reins et de mettre en évidence certaines anomalies des reins ou des voies excrétrices (uretères).
Préparation avant l’examen
Il n’y a pas de préparation spéciale pour cet examen, mais il est utile de boire quelques verres d’eau avant l’examen.
Déroulement de l’examen
A votre arrivée dans le service on vous place une perfusion dans une veine du bras pour vous hydrater. Après avoir vidé votre vessie et déposé tout objet métallique (bijou, ceinture, monnaie…) vous vous couchez sur la table d’examen sous la caméra.
Le produit radioactif est alors injecté par la perfusion pendant la prise d’images. Les effets secondaires sont pratiquement inexistants.
En fonction de la demande de votre médecin et des images obtenues, il est possible qu’on vous administre un diurétique (Lasix) par la perfusion, toujours sous la caméra.
L’examen prend 1 heure. Après les clichés de 45 minutes, on vous demande d’aller à nouveau vider votre vessie avant de prendre encore une image de 5 minutes.
Après l’examen
Vous pouvez reprendre vos activités, y compris votre travail. Vous pouvez manger et boire normalement. Il est conseillé de boire suffisamment afin d’accélérer l’élimination du produit radioactif et d’éviter un contact rapproché (< 1m) et prolongé (> 1h) avec des femmes enceintes et des jeunes enfants (< 12 ans) durant 6 heures après l’examen.
Les images et le protocole rédigé par le médecin nucléariste seront envoyés au médecin prescripteur dans les 48 heures.
Précautions particulières
Si vous êtes enceinte ou vous croyez l’être vous devez le signaler lors de l’inscription, avant l’injection du produit.
Si vous allaitez, par précaution pour le bébé, il faudra cesser d’allaiter durant les 6 heures qui suivent l’injection du produit radioactif. Il est conseillé, si possible, de demander à une autre personne de nourrir le bébé pendant 12h après l’examen afin de réduire un contact rapproché de longue durée.
Vous avez encore des questions ?
Si vous avez encore des questions, vous pouvez prendre contact avec le service de Médecine Nucléaire (tél. : 02/614.25.30 (Ste Elisabeth) ou 02/614.35.30 (St Michel).
Vous pouvez également prendre contact avec votre médecin traitant.

